عواقب مرض بيرليوز. الأدوية المفضلة لمرض لايم هي. ما هو القراد الذي ينقله القراد؟
داء القراد(داء لايم) هو مرض معدي خطير يتطور بسبب إصابة الإنسان بـ Borrelia spirochetes. لا يمكن لهذه الكائنات الدقيقة المسببة للأمراض أن تدخل الجسم عن طريق الاتصال أو عن طريق القطرات المحمولة جوا. في الغالبية العظمى من الحالات ، تحدث العدوى من خلال لدغة قراد ixodid. يمكن أن تؤثر عواقب تطور هذا المرض بشكل كبير على نوعية حياة المريض.
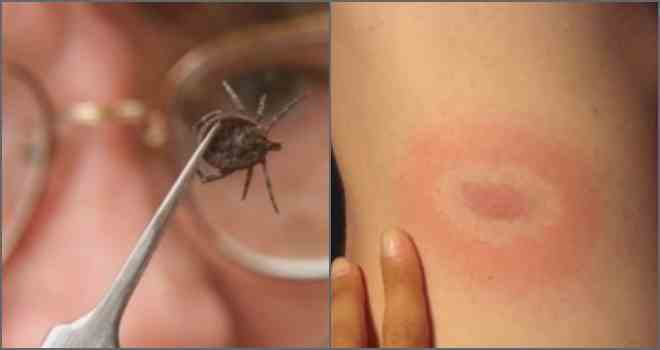
نادراً ما يعاني أولئك الذين يتلقون المضادات الحيوية في المرحلة الأولى من مراحل متأخرة من المرض. في حوالي 70٪ من الأطفال المصابين بداء لايم المبكر ، يمتد ثوران دائري أو بيضاوي أو وردي أو ضارب إلى الحمرة من موقع لدغة القراد مؤخرًا. يظهر العرض ، الذي يمكن أن يتجاوز 5 سم ، دائمًا تقريبًا في غضون 3-30 يومًا بعد اللدغة. قد يعاني الطفل من حمى وانزعاج عام وصداع وتيبس خفيف في الرقبة وألم في العضلات أو المفاصل ، سواء نزل أم لا. لا يلزم إجراء اختبار الدم للكشف عن مرض لايم لأنه سلبي بشكل عام في وقت مبكر. إذا قام شخص ما بزيارة منطقة تم فيها تشخيص مرض لايم بالفعل وكان هناك اندفاع يشير إلى الإصابة بالحمامي المهاجرة ، فيجب أن يتلقوا المضادات الحيوية لمرض لايم. يجب على الشخص الذي لم يصاب بطفح جلدي ولكن ظهرت عليه علامات أو أعراض أخرى لمرض لايم بعد الحقن أن يرى الطبيب.
- يسمى هذا الاندفاع ، الذي غالبًا ما يشبه الهدف ، باسم الحمامي المهاجرة.
- عادة ما يكون غير مؤلم.
تم التعرف على هذه الحالة المرضية لأول مرة في عام 1975 ، عندما تم تسجيل تفشي المرض في بلدة لايم الصغيرة الواقعة في ولاية كونيتيكت. يعتبر داء البورليات من الأمراض الخطيرة للغاية ، حيث إن صورته السريرية متغيرة للغاية ، مما يعقد بشكل كبير عملية التشخيص ويؤخر بدء العلاج المعقد.
تحدث العديد من آفات الحمامي المهاجرة بعد عدة أسابيع من لدغة القراد. يتطور التهاب المفاصل في الركبتين أو المفاصل الكبيرة الأخرى ، بعد أسابيع إلى شهور من لدغة القراد.
- يظهر شلل في الوجه.
- الطفل يعاني من التهاب السحايا.
- مرض القلب نادر.
- الأمراض العصبية نادرة عند الأطفال.
يمكن علاج مرض لايم في جميع مراحل تطوره. يمكن للتشخيص والعلاج السريع أن يشفي الطفل. يوجد بروتين سطحي آخر موجود في بوريليا فقط في المضيف المصاب. الجهاز الحركي: يتم إدخال سوط عند كل طرف من طرفي البكتيريا على الجسم القاعدي. لجنة الأمراض المعدية والتحصين. . يمكن تقسيم Burgdorferi إلى أكثر من 10 أنواع مختلفة. تم وصف بعض الأوبئة في أفريقيا وجبال الأنديز. مجموعة داء لايم.
أسباب القراد الذي ينقله القراد
داء لايم له طبيعة بؤرية طبيعية. تم الكشف عن حالات تطورها في البشر في جميع القارات تقريبًا باستثناء القارة القطبية الجنوبية والقطب الشمالي. تشمل المناطق الموبوءة حيث تم تسجيل أكبر عدد من الحالات ما يلي:
- الأورال.
- المناطق الوسطى في روسيا.
- غرب سيبيريا.
- الشرق الأقصى.
- بعض مناطق أوروبا.
توجد اللولبيات في الغشاء المخاطي لأمعاء القراد وتنتقل عبر اللعاب أثناء الدورة الدموية. تتطلب هجرة البكتيريا من جدار الأمعاء إلى الغدد اللعابية من يومين إلى ثلاثة أيام. يحدث خطر انتقال العدوى عن طريق القراد المصاب بعد 24-48 ساعة من تسجيل المفصليات. ومع ذلك ، يمكن أن تحتوي بعض أنواع خشب الساج بشكل دائم على بوريليا في لعابها ، وفي هذه الحالة يمكن أن يحدث انتقال المرض في غضون ساعات قليلة بعد بداية وجبة الدم.
في كل مرحلة ، هناك حاجة إلى غذاء الدم ، ولكن اعتمادًا على الظروف المناخية ، يكون هناك عام بين كل مرحلة. يتغذى القراد البالغ بشكل حصري تقريبًا على الثدييات الكبيرة ، وتتغذى اليرقات بشكل أساسي على القوارض والطيور البرية أو حتى الثعابين ، حيث تفضل الحوريات الطيور البرية ، ولكنها يمكن أن تتغذى على جميع أنواع الثدييات ، لذلك فإن موطن Ixodes يتطلب وجود غابات أو غابات حيث تتكاثر الحيوانات البرية وحيث درجة معينة من الرطوبة. في الأراضي العشبية أو المستنقعات ، يكمن المصدر الرئيسي للغذاء في الثدييات المستأنسة.
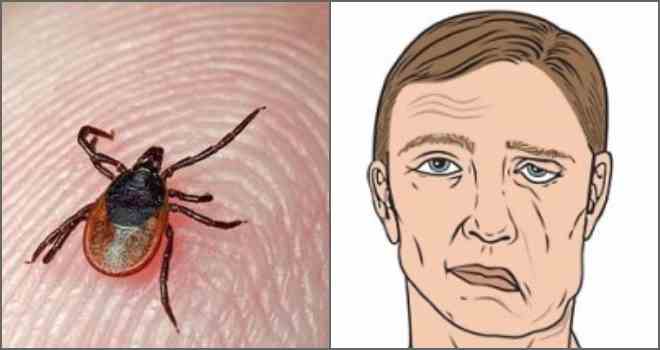
القراد Ixodid - حامل للعدوى الخطيرة
يحدث انتقال البوريليا أثناء اللدغة ، عندما يحقن القراد اللعاب المصاب في الجرح لمنع تجلط الدم المبكر.
يتراوح طول العامل المسبب لمرض لايم من 11 إلى 25 ميكرون. شكل حلزوني.
نظرًا لصغر حجمها ، يمكن لهذه الكائنات أن تعيش ليس فقط في قراد مصاب ، ولكن أيضًا تنتقل إلى نسلها.
بالإضافة إلى القراد الذي ينقل المرض ، هناك أنواع حيوانية هي مستودعات للعدوى. في المناطق الموبوءة ، غالبًا ما يكون الانتشار المصلي مرتفعًا جدًا في البشر والحيوانات الأليفة. في مجموعة بشرية مكونة من 100 شخص تعرضوا للعض بسبب التشنج اللاإرادي المصاب ، 10٪ فقط ستظهر عليهم العلامات السريرية الأولى وأقل من 1٪ ستظهر عليهم علامات المرض السريري. العلامات الثانوية والثالثية. ومع ذلك ، فإن الغالبية العظمى من هؤلاء الناس يخضعون للانقلاب المصلي.
الأعراض في الخيول متغيرة للغاية لدرجة أن زملائنا الأمريكيين يسمونها المقلد العظيم ، أي صعوبة التشخيص السريري ، لأن البكتيريا يمكن أن تكون موضعية في أي عضو وتعيد إنتاج علامات سريرية متنوعة للغاية وليست مرضية. عندما تكون موجودة ، فإن الأعراض "الكلاسيكية" هي كما يلي.
التسبب في داء القراد الذي ينقله القراد
آلية تطور مرض لايم غير مفهومة بالكامل حاليًا. من المعتقد أنه بعد لدغة القراد ixodid ، تخترق اللولبيات المسببة للأمراض الطبقة تحت الجلد ، حيث توجد ظروف مواتية لتكاثرها.
ولهذا السبب ، في معظم الحالات ، يعاني المريض أولاً من مظاهر جلدية للمرض.
ومع ذلك ، فإن هذه العلامات السريرية "الكلاسيكية" غالبًا ما تكون أكثر دقة وتنعكس بشكل أساسي في انخفاض الشكل ، والتغيرات السلوكية ، وعدم الرغبة في العمل مع أو بدون حالة محموم. إذا تُركت دون علاج ، فقد تستمر هذه العلامات دون تفاقم الأعراض.
لذلك ، من الصعب جدًا السؤال عن التشخيص السريري. في الحصان ، يوصى باستخدام الأمصال والنشاف الغربي للقضاء على التفاعلات الخاطئة المحتملة التي يمكن ملاحظتها مع البريميات. إن أهمية هذه الاختبارات مثيرة للجدل للغاية ، وإذا كانت إيجابية ، فيجب إجراء لطخة غربية ، والتي تظل إحدى الطرق الموثوقة ، ولكن تفسيرها ليس دائمًا سهلًا. عادة ما تتأخر الإيجابية المصلية بعد لدغة القراد المعدية ، وهناك تأخيرات تتراوح من 6 إلى 8 أسابيع في الأدبيات ، والإيجابية المصلية بدون علامات سريرية واضحة قليلة الأهمية ، لأن العديد من العواشب تكون إيجابية مصلية بدون أي علامة سريرية.
عندما يصبح عدد البكتيريا حرجًا ، فإنها تبدأ في الانتشار عبر الدم والأوعية اللمفاوية ، مما يؤدي إلى إصابة أعضاء أخرى ، بما في ذلك العضلات والمفاصل والقلب والجهاز العصبي.
من الممكن أيضًا عزل البكتيريا من خزعات الجلد أو عينات السائل الزليلي. يعتمد العلاج على العلاج بالمضادات الحيوية ، والذي قد يترافق مع الأدوية المضادة للالتهابات غير الستيرويدية. بعد 2-3 أيام من تناول المضادات الحيوية ، تظهر زيادة في الأعراض المصاحبة لتحلل البكتيريا وانتشار سمومها. سيستمر العلاج بالمضادات الحيوية لمدة 4-6 أسابيع ويجب إجراء متابعة السيرولوجيا أثناء العلاج. مستويات الجسم المضاد. أكثر المضادات الحيوية نشاطًا هي الأموكسيسيلين والدوكسيسيكلين.
بادئ ذي بدء ، مع ظهور طفح جلدي ، ظهور طفح جلدي
يموت معظم بوريليا خلال هذه الرحلة. تؤدي السموم التي تطلقها الكائنات الحية والتي تتشكل نتيجة تحلل الموتى إلى حساسية كبيرة للجسم ، مما يؤدي إلى تطور تفاعلات حساسية التهابية شديدة.
يستخدم الأموكسيسيلين بشكل أساسي في المرحلة الأولية والدوكسيسيكلين للمفاصل. ومع ذلك ، فهذان المضادان الحيويان لهما فائدة لطيفة على الحصان بسبب تأثيرهما على النباتات الهضمية ، وليس لهما المؤشرات المذكورة في أنواع الخيول. لا يوجد حاليًا لقاح تجاري ضد داء لايم في الخيول. في هذه التجربة المحدودة ، تمت حماية الحيوانات المحصنة من العدوى التجريبية. الإجراءات البيئية لتدمير القراد وهمية. ومع ذلك ، يمكن استخدام العوامل النشطة التي يحملها القراد على الحيوانات في محاولة لتجنب ربط المرض أو نقله.
زيادة إنتاج الأجسام المضادة IgM و IgG. تتشكل التسربات الالتهابية على أنسجة الأعضاء الداخلية.
مجمعات أخرى تندفع إليهم - العدلات. إنها تثير تفاعلات التهابية طويلة الأمد تؤدي إلى تدمير أنسجة الأعضاء الحيوية. من المعروف الآن أن بوريليا يمكن أن تستمر في أنسجة الجسم لأكثر من 10 سنوات. لمزيد من المعلومات حول المرض ، شاهد هذا الفيديو:
ومع ذلك ، كانت هناك حالات من الآفات الجلدية في شكل حمامي هامشية ، وتوسع في الطفح الجلدي في موقع لدغة القراد. نادرًا ما يصاب مرضى لايم غير المعالج بتلف في الجهاز العصبي المركزي. أقلية فقط من الأطفال المصابين بالتهاب المفاصل يعانون من مرض لايم. يحدث عادة بعد سن الرابعة وبالتالي يصيب أطفال المدارس بشكل رئيسي. إنه موجود في جميع أنحاء أوروبا ولكنه منتشر على نطاق واسع في الشرق الأوسط وكذلك جنوب الدول الاسكندنافية حول بحر البلطيق.
على الرغم من أنه ينتقل عن طريق لدغة القراد المصابة النشطة من أبريل إلى أكتوبر ، إلا أن داء لايم يمكن أن يحدث في أي وقت من السنة لأن الفاصل الزمني بين اللدغة وظهور تورم المفصل متغير بدرجة كبيرة. معظم القراد غير مصاب ، لذلك فإن لدغاتهم لا تسبب العدوى عادة.
هذه الحقيقة هي التي تسبب المسار المزمن للمرض لدى بعض المرضى. عندما يصبح علم الأمراض نظاميًا ، حتى القضاء على بوريليا لا يؤدي إلى انخفاض مستوى حساسية الجسم.
أعراض داء القراد الحاد الذي ينقله القراد
تتسبب بعض الأنماط الجينية لبوريليا في انتقال المرض بسرعة إلى شكل مزمن أكثر خطورة.
هذا مهم بشكل خاص إذا تم إعطاء المضادات الحيوية في وقت مبكر من العدوى. يعد التهاب مفاصل لايم مرضًا معديًا ، وبالتالي فهو ليس وراثيًا. من الصعب منع لدغات القراد لدى الأطفال في المناطق الأوروبية حيث تم العثور على القراد. لا ينصح بالعلاج الوقائي بالمضادات الحيوية بعد لدغة القراد. ومع ذلك ، في حالة وجود علامات مبكرة ، يجب معالجة الطفل بالمضادات الحيوية. ومع ذلك ، فإن هذا اللقاح غير مفيد في أوروبا ، حيث تتنوع السلالات البكتيرية. على الرغم من أنه مرض معدي ، إلا أنه ليس معديًا لأن البكتيريا تنتقل عن طريق القراد.
في معظم الحالات بعد فترة الحضانةهناك مظهر سريع للمرض. تستمر المرحلة الحادة من مسار علم الأمراض في 3 مراحل.
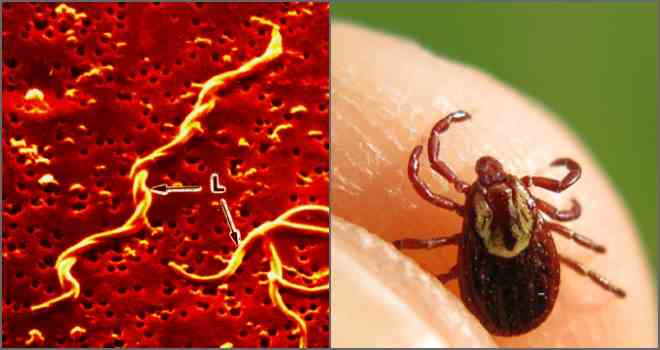
تتجلى المرحلة الأولى من داء البورليات في الصداع والحمى
تتمثل الأعراض الرئيسية لمرض لايم في تورم المفاصل مع الانصباب وتقييد حركة المفاصل المصابة. الغالبية العظمى من الأورام لديها مرض ضئيل أو معدوم. المفاصل الأكثر شيوعًا هي الركبتان ، على الرغم من أن المفاصل الكبيرة الأخرى وحتى المفاصل الصغيرة قد تتأثر. أكثر من 95٪ من الحالات تتطور إلى مفصل قليل المفصل غالبًا مصحوبًا بركبة تظل ملتهبة لبعض الوقت بعد ذلك. عادةً ما ينخفض تواتر نوبات التهاب المفاصل ومدتها بمرور الوقت ، ولكن في بعض الحالات يمكن أن يتفاقم الالتهاب مسبباً التهاب المفاصل المزمن.
يتميز كل منهم بعلاماته الخاصة لتطور علم الأمراض. تبدأ المرحلة الأولى من داء البورليات في إظهار الأعراض الشديدة فور انتهاء فترة الحضانة. يستمر حوالي أسبوع. تشمل المظاهر المميزة لهذه المرحلة من المرض ما يلي:
- زيادة في درجة حرارة الجسم.
- صداع؛
- ألم في المفاصل والعضلات.
- توعك؛
- التعب السريع
- آلام الجسم؛
- قشعريرة.
بالإضافة إلى الأعراض المميزة للتسمم العام ، قد يعاني المرضى من سيلان الأنف والتهاب الملتحمة والتهاب البلعوم. في 80 ٪ من الحالات ، لوحظت حمامي في موقع اللدغة في هذه المرحلة من تطور علم الأمراض. يوجد في وسطها عقدة مميزة. على مسافة صغيرة منه ، يظهر احمرار حول المحيط. تدريجيا ، يزيد قطر الحمامي في الحجم. يمكن أن يصل التكوين إلى 20 سم ، وبسبب القدرة على الزيادة في الحجم بشكل لا يمكن السيطرة عليه ، فإن هذا التكوين يسمى الحمامي المهاجرة. لمرض لايم ، شاهد هذا الفيديو:
تم الإبلاغ عن عدة حالات نادرة من التهاب المفاصل لفترات طويلة. يمكن أن يكون المرض حادًا أو متقطعًا أو مزمنًا. يبدو أن التهاب المفاصل أكثر حدة عند الأطفال الصغار وأكثر مزمنة عند المراهقين. يحدث المرض بالتساوي عند الأطفال والبالغين. ومع ذلك ، قد يكون أكثر شيوعًا عند الأطفال منه لدى البالغين. من ناحية أخرى ، كلما كان الطفل أصغر سنًا ، كان التقدم أقصر وكان العلاج بالمضادات الحيوية أكثر فعالية.
ثم يتم تأكيد الشكوك الطبية عن طريق الاختبارات المعملية ، بما في ذلك اختبارات الدم وتحليل السائل الزليلي في بعض الأحيان. سلبي ، في حين أن العدوى جيدة وحالية ، والعكس صحيح. يجب أن يتم تشخيص داء لايم بواسطة طبيب أطفال أو مستشفى أطفال. ومع ذلك ، إذا تم رفض العلاج بالمضادات الحيوية ، يجب استدعاء طبيب روماتيزم الأطفال لمواصلة التحقيق. بالإضافة إلى نتائج الأمصال ، يتم إجراء بحث عن علامات الالتهاب وكيمياء الدم.
في بعض الحالات ، قد تظهر بؤر إضافية على مسافة من موقع العض الأساسي. من الصعب عدم ملاحظة مثل هذا الطفح الجلدي على الجلد لأنه يسبب حكة شديدة. بالإضافة إلى ذلك ، يمكن ملاحظة الإحساس بالحرقان. من بين أمور أخرى ، قد تظهر علامات الأرتكاريا على الجلد. يعاني ما يقرب من 5-8٪ من الأشخاص في المرحلة الأولى من تطور المرض من زيادة في علامات تلف الدماغ ، بما في ذلك:
بالإضافة إلى الأسباب الأخرى ، يمكن دراسة التهاب المفاصل الإنتاني ودراسته من خلال إجراء الاختبارات المعملية المناسبة. بمجرد تأكيد التشخيص عن طريق مقايسة الممتز المناعي المرتبط بالإنزيم والتخيم المناعي ، فإن هذه الاختبارات لن تكون مفيدة فيما بعد لأنها تعكس وليس استجابة المريض للعلاج بالمضادات الحيوية ، لكن هذه الاختبارات تظل إيجابية لسنوات عديدة ، على الرغم من أن العلاج كان فعالاً.
إذا كان الامتثال للأموكسيسيلين أو الدوكسيسيكلين يمثل مشكلة ، فقد يكون علاج سيفترياكسون الوريدي أكثر فائدة. تشمل الآثار الجانبية الإسهال إذا تم إعطاء المضادات الحيوية عن طريق الفم و ردود الفعل التحسسية. ومع ذلك ، فإن معظم آثار جانبيةنادرة وناعمة.
- استفراغ و غثيان؛
- صداع قوي؛
- زيادة حساسية الجلد
- رهاب الضوء.
- توتر عضلات الرقبة
- اتخاذ وضعية غير طبيعية مع إرجاع الرأس للخلف.
في حالات نادرة ، يثير داء البورليات تطور التهاب الكبد ، مصحوبًا بفقدان الشهية ، وآلام في البطن ، وزيادة إنتاج إنزيمات الكبد ، وما إلى ذلك.
وبالتالي ، يمكن وصف المرحلة الأولى من المرض بوجود أعراض مختلفة.
تستمر هذه الفترة عادة من 3 إلى 30 يومًا. بعد اكتماله ، ينتقل المرض إما إلى المرحلة 2 ، أو يكون هناك شفاء كامل.
في موقع اللدغة ، يتم تشكيل بقعة مميزة بحدود
إذا استمر المرض الذي ينتقل عن طريق القراد وفقًا لسيناريو غير مواتٍ ، فعندئذٍ بالفعل بعد 1-3 أشهر من المرحلة الأولى ، والتي تتميز بظهور حمامي وأعراض التسمم ، لوحظ تدهور الحالة مرة أخرى.
في المرحلة الثانية من تطور مرض لايم ، لوحظ حدوث تلف في أنسجة الجهاز العصبي والقلب.
تعتمد شدة المظاهر العرضية على طبيعة تلف الأنسجة الموجود. في هذه المرحلة ، تظهر على المريض الأعراض التالية:
- صداع نابض
- رهاب الضوء.
- زيادة درجة حرارة الجسم
- انخفاض التركيز
- اضطرابات النوم
- العاطفي؛
- شلل العصب القحفي
- اعتلال الجذور المحيطية.
- اضطرابات حساسية الأطراف.
- دوخة؛
- ضيق التنفس؛
- عدم انتظام دقات القلب.
- ألم صدر.
تظهر أعراض القلب عادة لمدة 2 إلى 3 أسابيع ثم تهدأ. بالإضافة إلى الأعراض المميزة ، في معظم الحالات ، يتشكل ورم الخلايا الليمفاوية على الجلد في الموقع الذي كان يوجد فيه الحمامي سابقًا.
هذا التكوين عبارة عن تشكيل محدب صغير يتميز بلون قرمزي لامع.
قد تظهر علامات التهاب الملتحمة والتهاب المشيمة والشبكية والتهاب اللوزتين والتهاب الخصية والبيلة البروتينية والتهاب الطحال والتهاب الكبد وما إلى ذلك. عادة ما تستمر المرحلة الثانية من داء القراد الذي ينقله القراد حوالي ستة أشهر. بعد ذلك ، قد يحدث مغفرة. 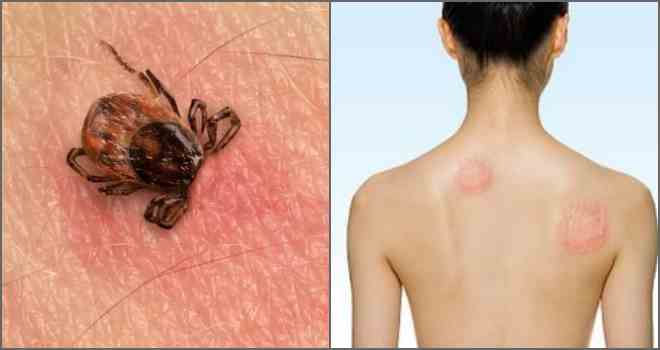
لوحظ انتقال المرض إلى المرحلة 3 من التطور في غضون ساعتين بعد لدغة حشرة. تتميز هذه المرحلة من المرض بتطور المتلازمات العصبية والتهاب الجلد الضموري والتهاب المفاصل. لوحظ تلف المفاصل في حوالي 100٪ من الحالات.
في بعض الحالات ، لوحظ ألم مفصلي ، أي آلام مهاجرة في مفاصل مختلفة. لوحظت مظاهر مماثلة للمرض في حوالي 50٪ من الحالات.
بالإضافة إلى ذلك ، قد يحدث التهاب المفاصل المزمن المتكرر. أنها تؤثر على المفاصل الكبيرة. عادة ، لا تشارك أكثر من 3 مفاصل في العملية المرضية. يستمر التهاب المفاصل الحميد مع فترات مغفرة طويلة. عادة ما تستمر فترة الانتكاس من أسبوع إلى أسبوعين. في معظم الحالات ، يتم ملاحظة تفشي مسار حاد في غضون 5 سنوات ، وبعد ذلك يتوقفون عن إزعاج المريض. شاهد الفرق بين الداء الذي تنتقل عن طريق القراد وداء البورليات غير المنقولة بالقراد في هذا الفيديو:
يتميز التهاب الجلد الضموري بظهور بقع زرقاء وحمراء على الجلد. في الحالات الشديدة ، قد تتشكل مناطق ارتشاح ، وضعف في التدفق الليمفاوي ووذمة. لوحظت مظاهر مماثلة في حوالي 30٪ من الحالات.
في 50 ٪ من المرضى ، يترافق المرض مع تلف المفاصل والاضطرابات العصبية المتأخرة ، بما في ذلك الخرف وفقدان الذاكرة واعتلال الجذور العصبية المحوري.
في بعض الحالات ، قد يحدث اعتلال دماغي مزمن ، مصحوبًا بضعف الكلام ، والانتباه ، والذاكرة ، والهلوسة ، والتشنجات ، وعدم تناسق الحركة ، وفقدان الإحساس في أجزاء معينة من الجسم ، وما إلى ذلك. في الغالبية العظمى من الحالات ، المرحلة 3 إلتهاب الدماغ المعدييتدفق تدريجيا إلى شكل مزمن. فقط في ظل ظروف معينة يمكن إيقاف المرض في هذه المرحلة.
علامات الداء المزمن الذي ينقله القراد
إذا لم يتم اكتشاف المرض في الوقت المناسب ، ولم يبدأ العلاج ، يمكن أن يستمر داء لايم وفقًا لأكثر السيناريوهات غير المواتية. غالبًا ما يحدث أن الشخص لا يعرف عن لدغة القراد. يحدث هذا عادة إذا كانت الحشرة تتغذى قبل أن تلاحظها الفريسة. في بعض الحالات ، لا يتم ملاحظة تطور المرحلة الحادة من المرض ، ولكن يتم تشخيص الشكل المزمن على الفور.
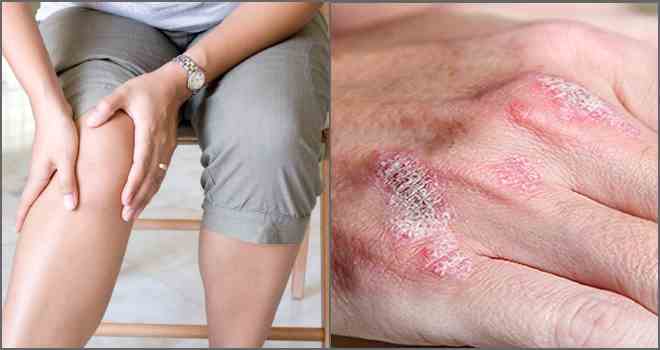
التهاب المفاصل والتهاب الجلد من المظاهر الشائعة لمرض البورليات
من بين أمور أخرى ، مثل هذه الدورة غير المواتية ممكنة مع التشخيص الأولي غير الصحيح ونقص العلاج اللازم.
عادة ، يتم تأكيد الشكل المزمن لالتهاب الدماغ الذي ينتقل عن طريق القراد عند ظهور الأعراض بعد 3 إلى 5 سنوات من لدغة الحشرة.
عادة ما يستمر المرض بفترات متموجة من الانتكاسات والمغفرات. في كثير من الأحيان لوحظ داء البورليات المزمن.
- التهاب المفاصل؛
- التهاب الجلد الضموري.
- الأورام اللمفاوية
- ضرر متعدد البؤر للجهاز العصبي.
وهكذا ، فإن مظاهر هذا الشكل من مسار المرض تشبه المرحلة الثالثة من المرحلة الحادة. وتجدر الإشارة إلى أنه مع مسار طويل ، لوحظ ظهور ظروف قاسية للغاية. على سبيل المثال ، مع داء القراد المزمن ، لوحظ تطور التهاب المفاصل الخبيث. تؤدي هذه الحالة المرضية إلى التدمير الكامل للغضاريف والعظام تحت الغضروفية. قد تكون وظيفة المفاصل المصابة محدودة للغاية أو مفقودة تمامًا. في بعض الحالات ، يتطلب هذا المظهر من مظاهر مرض لايم علاجًا موجهًا وأطراف صناعية للمفاصل المصابة من أجل استعادة قدرة الشخص على الحركة بشكل طبيعي. لمزيد من المعلومات حول عيادة الأمراض ، شاهد هذا الفيديو:
في الشكل المزمن للمرض ، لوحظ تطور أشكال حادة من الشلل والشلل الجزئي - ويرجع ذلك إلى تلف الألياف العصبية.
بالإضافة إلى ذلك ، قد يكون هناك اضطرابات في الوعي والقدرات الفكرية.
يمكن أن يختلف مجمع الأعراض الذي يتم ملاحظته أثناء تطور الشكل المزمن للمرض بشكل كبير اعتمادًا على العديد من العوامل:
- مناعة بشرية
- النمط الجيني للوحات اللولبية التي أثرت على الجسم ؛
- المضاعفات في المراحل المبكرة من المرض.
مع مثل هذا المسار المطول للمرض ، يلزم العلاج الموجه.
المضاعفات المحتملة للقراد الذي ينقله القراد
في معظم الحالات ، لا تؤدي هذه الحالة المرضية إلى اضطرابات خطيرة تمنع الناس من عيش حياة كاملة. ومع ذلك ، مع مسار غير مواتٍ ، يمكن أن يتسبب مرض لايم في أمراض خطيرة. 
تشمل المضاعفات الأكثر شيوعًا التي يسببها داء القراد ما يلي:
- التشنجات.
- اضطرابات الحركة
- اضطرابات في الوعي.
- ضعف جنسى؛
- الهلوسة.
- الخَرَف؛
- فقدان الذاكرة.
قد يكون من الصعب علاج عواقب مرض لايم.
والأخطر من ذلك هو المضاعفات الناجمة عن تلف الألياف العصبية ، لأنه في معظم الحالات لا يمكن استعادة الوظائف المفقودة وتصحيح الاضطرابات.
وبالتالي ، يمكن أن تبقى عواقب مرض لايم مع الشخص مدى الحياة ، مما يقلل بشكل كبير من جودته.
طرق تشخيص داء القراد الذي ينقله القراد
لتحديد هذا المرض ، هناك نقطة مهمة للغاية وهي جمع سوابق الدم. إذا كان المريض ، عند الاتصال بالطبيب ، يتذكر أنه كان ضحية لهجوم القراد ، فقد يؤدي ذلك إلى تسريع عملية التشخيص بشكل كبير. تسريع عملية الكشف عن الداء يسمح باكتشاف الحمامي المميزة على الجلد في الوقت المناسب.
بالنظر إلى أنه في بعض الحالات ، لا يتم ملاحظة المظاهر الجلدية للأمراض ، يمكن أن تصبح عملية التشخيص أكثر تعقيدًا بشكل ملحوظ.
من الصعب للغاية اكتشاف وجود Borrelia في جسم الإنسان حتى باستخدام طرق البحث الحديثة. في الحالات المثيرة للجدل ، يتم إجراء خزعة ، والتي تتضمن أخذ عينات من الأنسجة من المناطق المصابة بالطفح الجلدي ، وكذلك تحليل السائل النخاعي والدم. في الأساس ، في 50 ٪ فقط من الحالات ، باستخدام طرق البحث هذه ، يتمكن الأطباء من تحديد ذلك السبب الحقيقيظهور مشكلة.

في الحالات الصعبة ، يتم أخذ خزعة من المريض.
لتوضيح التشخيص ، قد يكون من الضروري استخدام طرق التشخيص غير المباشرة. أحدها هو تحليل تفاعل البلمرة المتسلسل ، والذي يتضمن البحث عن DTCs من اللولبيات في السائل الزليلي والسائل النخاعي والدم. التشخيص المصلي مطلوب.
قد تكون هناك حاجة لدراسات إضافية لتحديد طبيعة المرض. على سبيل المثال ، في الحالات الشديدة ، يكشف التصوير بالرنين المغناطيسي عن علامات تمدد الجهاز البطيني ، وضمور القشرة الدماغية ، والتهاب العنكبوت.
يكشف تفصل المفصل عن زيادة عدد الكريات البيضاء المميزة وزيادة البروتين ورواسب الفيبرين وتسلل الأنسجة. تساعد الأشعة السينية في الكشف عن تغيرات الأنسجة الرخوة وضمور الغضاريف. بالإضافة إلى ذلك ، تسمح لك هذه الدراسة بتحديد تطور كيسات بيكر وهشاشة العظام.
كيف يتم علاج مرض لايم؟
عندما يحدث مرض مثل القراد الذي ينقله القراد ، تكون الأعراض والعلاج دائمًا مترابطين. عندما تكون الحالة المرضية في المرحلة الحادة ، أولاً وقبل كل شيء ، يلزم العلاج بالمضادات الحيوية الموجهة.
المضادات الحيوية - أول دواء لمرض البورليات
يختار الطبيب المعالج الأدوية التي تكون بوريليا حساسة لها. تعتمد أنظمة المضادات الحيوية وجرعاتها على المرحلة التي يقع فيها المرض ، لذا فإن العلاج الذاتي في هذه الحالة لا يستحق كل هذا العناء ، لأن هذا سيزيد بشكل كبير من خطر حدوث مسار غير موات. عادة ، عندما يكون علاج القراد الذي ينتقل عن طريق القراد ، والذي يكون في المرحلة الحادة من التطور ، مطلوبًا ، يتم وصف الأدوية ذات الطيف العام. وتشمل هذه:
- أموكسيسيلين.
- أزيثروميسين.
- التتراسيكلين.
- دوكسيسيكلين.
- سيفوروكسيم.
يتطلب داء لايم مجموعة من المضادات الحيوية. في ظل وجود مظاهر عصبية ، يتم وصف البنزيل بنسلين والكلورامفينيكول. اعتمادًا على مظاهر التقديم ، يمكن الإشارة إلى استخدام أدوية أخرى.
الحد الأدنى من دورة المضادات الحيوية لمرض القراد هو 10 أيام.
في معظم الحالات ، يصف الأطباء دورة شهرية لأخذ مثل هذا الأدويةلتقليل مخاطر انتقال المرض إلى المرحلة الثانية ثم إلى الشكل المزمن. شاهد المزيد في هذا الفيديو:
في معظم الحالات ، يتم وصف مضادات الهيستامين ، والتي يمكن أن تقلل بشكل كبير من حساسية الجسم وتمنع حدوث تفاعلات التهابية حادة. لتحسين الحالة العامة للمريض ، يصف الأطباء أيضًا علاج الأعراض.
بادئ ذي بدء ، يتم اختيار الأدوية الخافضة للحرارة.
عادة ما توصف المسكنات لتخفيف متلازمة الألم الموجودة. بالإضافة إلى ذلك ، يمكن الإشارة إلى الأدوية المثبطة للمناعة.
في بعض الحالات ، في ظل وجود مظاهر من الجهاز العضلي الهيكلي ، يتم وصف الأدوية المضادة للالتهابات غير الستيرويدية. في حالة حدوث الوذمة على خلفية داء القراد ، يمكن وصف مدرات البول. من المهم بشكل خاص تناول هذه الأدوية في حالة وجود علامات التهاب السحايا ، لأن إزالة السوائل الزائدة من الجسم تساعد على تقليل تورم السحايا. في بعض الحالات ، يشار إلى استخدام الأدوية التي تعمل على تحسين التوصيل العصبي العضلي. هذا يسمح لك بالقضاء على الاضطرابات في عمل الألياف العصبية التي تسبب الشلل وشلل جزئي في العضلات. في الحالات الشديدة ، قد يُنصح بعلاج إزالة السموم لإزالة السموم من الجسم بسرعة. 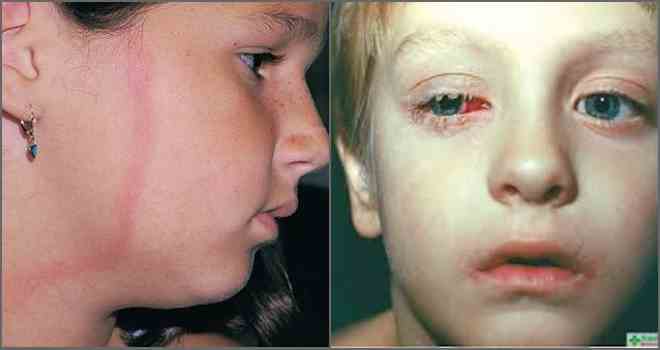
خلال الفترة الحادة ، يُنصح المرضى بالراحة نصف السرير والالتزام بنظام غذائي لا يحتوي على منتجات يمكن أن تسبب الحساسية مع زيادة حساسية الجسم. لاستبعاد انتقال المرض إلى شكل مزمن بعد تحسن واضح في الحالة ، من الضروري تناول فيتامينات الصيدلية من المجموعات A و C و B.
تحسن بشكل كبير من تشخيص الداء الذي تنتقل عن طريق القراد يسمح باستخدام العوامل التصالحية. تعتبر الصبغات الصيدلانية للأعشاب الطبية ، على سبيل المثال ، Eleutherococcus و ginseng ، مناسبة تمامًا لهذا الغرض.
بعد التوهين الكامل لجميع مظاهر الأعراض ، يجب على المريض ألا يضعف المدة. إذا ظهرت علامات التدهور المتكرر للحالة ، فمن الضروري الاتصال بالطبيب المعالج مرة أخرى والإشارة إلى وجود حالة من النوبات الحادة في سوابق المريض. مع انتكاس المرض ، يلزم مرة أخرى العلاج بالمضادات الحيوية الموجه واختيار الأدوية للقضاء على الأعراض. في معظم الحالات ، من خلال النهج الشامل الصحيح لعلاج مرض لايم ، من الممكن تحقيق مغفرة مستقرة وتقليل مخاطر حدوث مضاعفات.
الوقاية من داء القراد الذي ينقله القراد
لم يتم بعد تطوير طرق محددة للحماية من اللولبيات المسببة للأمراض. لا يمكنك الذهاب إلى العيادة للحصول على اللقاح فقط ، كما هو الحال مع التهاب الدماغ الذي ينتقل عن طريق القراد.
الوحيد طرق فعالةالوقاية من هذا المرض هي تدابير تهدف إلى منع لدغة القراد.
سيسمح هذا ، حتى قبل ظهور الأعراض المميزة للمرض لدى البشر ، بتحديد ما إذا كانت الحشرة مصابة بالبوريليا.
لمنع الإصابة بمرض البورليات ، قد يوصي الطبيب بفترة قصيرة من تناول الأدوية مثل سيفترياكسون ودوكسيسيكلين. في 90-95٪ من الحالات ، يمكن أن يؤدي تناول مزيج من هذين العقارين إلى منع تطور داء البورليات الذي ينقله القراد. سيساعدك اتخاذ جميع الاحتياطات على تجنب لدغات القراد ومرض لايم.
إن ظهور أعراض داء البورليات في البشر يعتمد بشكل مباشر على مرحلة المرض. تظهر علامات ذلك بعد أسبوع إلى أسبوعين من ملامسة القراد.
المرحلة الأولىيتجلى المرض:
- بداية حادة وتحت الحاد.
- قشعريرة وحمى.
- تصلب عضلات الرقبة.
- (تضخم العقد اللمفية) ؛
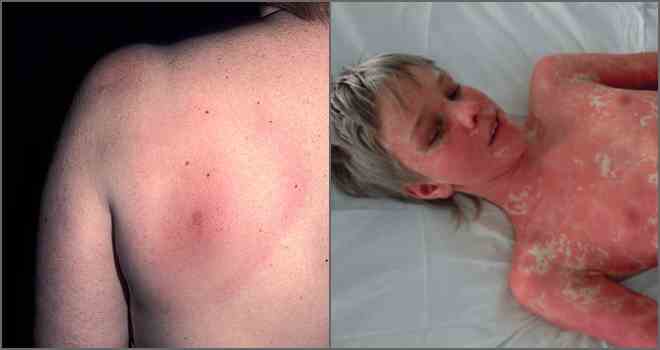
- ظهور احمرار على شكل حلقة في موقع اللدغة - حمامي مهاجرة حلقي ، علامة نموذجية لمرض البورليات.
الحمامي الحلقي هو عرض دائم لمرض البورليات من الدرجة الأولى ، موضعي بشكل رئيسي على الساقين ، ولكن يمكن أن يظهر في أي مكان من الجسم. كقاعدة عامة ، على البطن وأسفل الظهر والرقبة والإبطين والفخذ ، يكون حجمه أصغر من البؤرة الأولى. علامات أخرى مميزة أيضًا - مظاهر جلدية على شكل طفح جلدي ، مثل أو طفح جلدي على الوجه.
- الصداع والغثيان والقيء.
- زيادة رد الفعل للمنبهات.
- رهاب الضوء.
هناك حالات من مظاهر ألم المفاصل والتهاب الكبد (بدون مظاهر اليرقان). قد تكون الأعراض ، في المرحلة الأولى ، غائبة تمامًا أو تستمر لمدة شهر. في غياب العلاج المضاد للبكتيريا في الوقت المناسب ، حتى في درجة الحرارة العادية وغياب الحمامي ، سينتقل داء البورليات تدريجياً إلى المرحلة التالية الأكثر شدة.
المرحلة الثانية.تتنوع المظاهر السريرية لمرض البورليات في المرحلة الثانية بشكل كبير ، حيث يؤثر العامل الممرض على جميع الأعضاء البشرية تقريبًا:
الجهاز العصبي المركزي- في البالغين ، يتم التعبير عنها من خلال تلف العصب الوجهي.
نظام القلب والأوعية الدموية- يظهر عدم انتظام ضربات القلب خارج الانقباض وضعف في التوصيل الأذيني البطيني والتهاب التامور.
مظهر من مظاهر التهاب السحايا والدماغ- في شكل شلل جزئي في الأعصاب داخل الجمجمة وتيبس الرقبة والصداع وعدم الاستقرار العاطفي. بالإضافة إلى تلف العصب الوجهي ، مما يؤدي إلى ضعف السمع ، يظهر عدم تناسق الوجه والتمزق.
المرحلة الثالثة.في الفترة من ستة أشهر إلى عامين ، هناك تطور في العمليات الالتهابية المزمنة في المفاصل على شكل التهاب المفاصل وأمراض الجلد وتلف الجهاز العصبي المركزي.
مع العلاج غير الفعال أو مع عدم وجود علاج على الإطلاق ، يتطور شكل مزمن ومستمر من داء البورليات - يتميز بالظهور - والشفاء ، والانتكاسات ، أو شكل الانتكاس المستمر للمرض.
يتم التعبير عن المرض من خلال تدمير العظام والأنسجة الغضروفية (التهاب المفاصل) ، نتيجة الانتكاسات طويلة المدى. انتهاك بنية وكثافة أنسجة العظام () ، التغيرات التنكسية (ترقق الغضروف). في منطقة الآفات الجلدية ، يلاحظ ارتشاح عقدي (ورم ليمفاوي) ، مع مظاهر مؤلمة. نتيجة لالتهاب الجلد ، يحدث ضمور في جلد الإنسان.

تشخيص داء البورليات
يعد التاريخ الوبائي والصورة السريرية والاختبارات المعملية ووجود المرحلة السريرية للمرض مكونًا مهمًا في تشخيص داء القراد الذي ينقله القراد.
تدابير التشخيص:
- عزل البورليا من الأنسجة وسوائل الجيوب الأنفية للمريض - المنطقة الهامشية للحمامي.
- فحص spirotechs تحت المجهر ؛
- للكشف عن الأجسام المضادة في الدم ، يتم استخدام تفاعلات RNIF ، وتحليل ELISA ، باستخدام خلايا ميكروبية كاملة كمستضد ؛
- الدراسات السيرولوجية ، لتحديد عيار الأجسام المضادة
علاج داء البورليات
 يمكن علاج القراد الذي تنتقل عن طريق القراد بنجاح بالمضادات الحيوية. خيار الأدويةوالجرعة ومدة الإعطاء تعتمد على شدة المرض وشكله ومرحلة المرض. يتم وصفه حصريًا من قبل الطبيب.
يمكن علاج القراد الذي تنتقل عن طريق القراد بنجاح بالمضادات الحيوية. خيار الأدويةوالجرعة ومدة الإعطاء تعتمد على شدة المرض وشكله ومرحلة المرض. يتم وصفه حصريًا من قبل الطبيب.
المرضى الذين يعانون من مرض شديد الخطورة ، في أي وقت من المرض ، يتم إدخالهم بالضرورة إلى المستشفى في عيادة الأمراض المعدية. كقاعدة عامة ، بعد أسبوعين إلى ثلاثة أسابيع بعد الإصابة ، يعطي تفاعل الجسم المضاد ، وفقًا لاختبار ELISA ، نتيجة إيجابية.
مع داء البورليات مع مظاهر جلدية مميزة ، يستمر العلاج حوالي أسبوعين. مدة علاج العدوى المنتشرة حوالي شهر.
حتى وقت قريب ، كانت المضادات الحيوية التيتراسيكلين موصى بها لعلاج داء البورليات ، لكن أظهرت العديد من الدراسات أن مثل هذه الأدوية تسبب حساسية متزايدة للإشعاع الشمسي ، في الوقت الذي يقود فيه القراد أسلوب حياة نشط. ونسبة كفاءة السلامة ليست لصالح الدواء على الإطلاق.
دواء فعالفي علاج داء البورليات - سيفترياكسون. تستخدم على نطاق واسع في ممارسة الأطفال ، والأكثر أمانًا. مع أقل قائمة من الآثار الجانبية. يجب أن يكون العلاج بسفترياكسون مصحوبًا بتناول الأدوية التي تحتوي على العصيات اللبنية و bifidobacteria والأدوية المضادة للفطريات. لمنع التسمم ، من الضروري إجراء دورة علاج لتقوية المناعة.
مضاعفات داء لايم
يمكن أن يتسبب الموقف المهمل تجاه المرض في حدوث مضاعفات خطيرة تمامًا:
- تطور الخرف: بسبب ضعف الوظائف العقلية.
- شلل عصبي
- فقدان البصر والسمع.
- ثقيل؛
- التهاب المفاصل والأمراض الجلدية.
الوقاية من داء القراد الذي ينقله القراد
لا يوجد لقاح ضد المرض ، ولا توجد وسيلة وقاية محددة. يعتمد على القواعد الاحترازية المعتادة والأولية في الأماكن التي يعيش فيها القراد والحشرات:
- ملابس بأكمام طويلة وسراويل ؛
- أحذية عالية وأغطية الرأس.
- استخدام معدات الحماية على الملابس ؛
- إزالة القراد المرفقة عن طريق التواء ؛
- لا يمكنك الضغط عليه وسحبه عموديا.
- بعد الإزالة ، عالج الجرح واليدين.
عند العودة من نزهة على الأقدام ، لا تكن كسولًا في زيارة الطبيب.